АКЦІЇ! ПЕРЕГЛЯНУТИ ПОВНИЙ ПЕРЕЛІК ДОСТУПНИХ ПРОПОЗИЦІЙ МОЖНА ТУТ
Категорії новин:
Переваги багатопараметричної МРТ простати (mpMR)

Лікар, доктор філософії Туфік Бауаб молодший
Директор клініки "Mama Imagem Clinic - São José do Rio Preto- SP- BR";
Професор у Школі медицини "São José do Rio Preto School of Medicine";
Координатор Інституту радіодіагностики Ріо-Прето;
Науковий співробітник урологічної радіології в Університеті Алабами в Бірмінгемі;
Кандидат медичних наук ФМУСП
Вступ
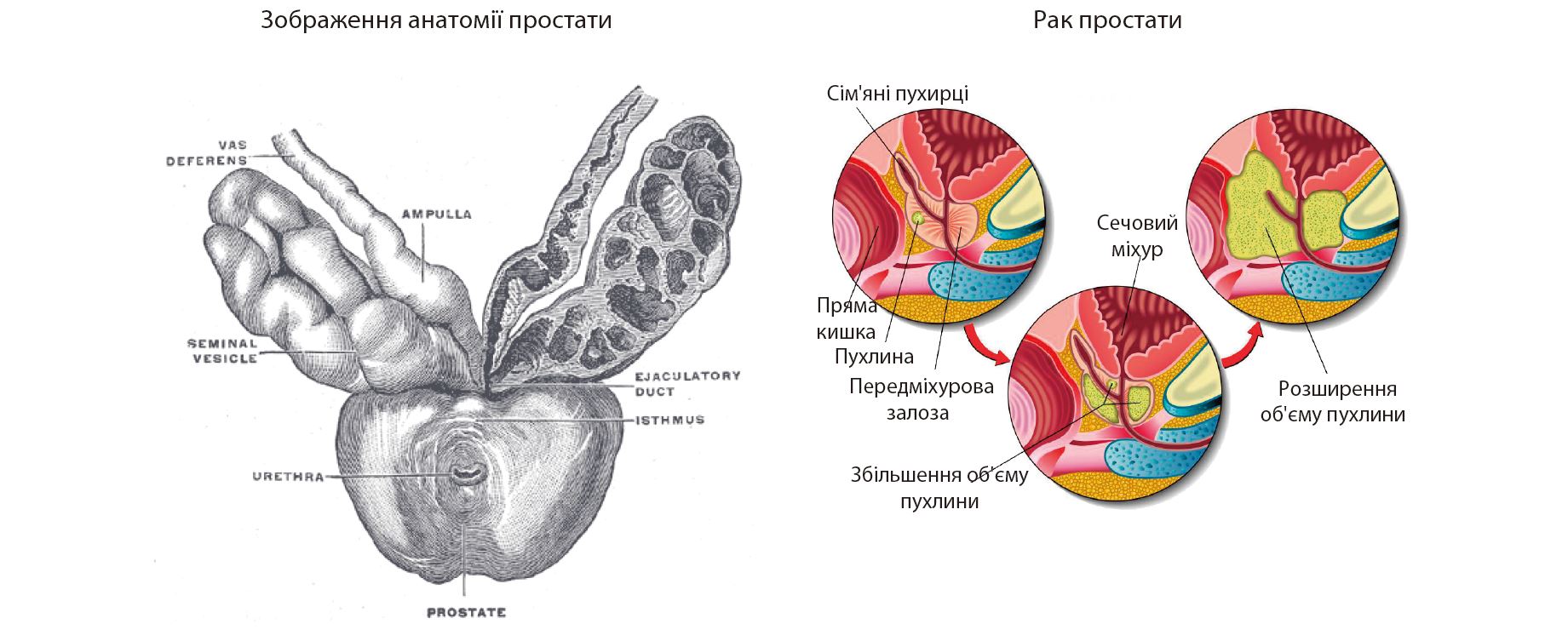
Передміхурова залоза є найбільшою допоміжною залозою чоловічої репродуктивної системи, і вона пропорційно більша у
новонароджених, ніж у дорослих, оскільки таз є відносно малим під час народження дитини1.
Вона росте дуже повільно в перші роки життя, потім швидко збільшується в період статевого дозрівання, показуючи більш високу швидкість росту в підлітковому віці, коли вона сягає збільшення до 1,6 г на рік, і вважається сформованою, коли досягає 20 г ваги, що відбувається у віці 18-20 років2. Таке збільшення простати відбувається тому, що залоза є андрогенозалежною, і перетворення тестостерону на дигідротестостерон стимулює її зростання3.
Генрі Вандайк Картер, Громадський відділ, з Wikimedia Commons4
Рак передміхурової залози є другою неоплазією за кількістю діагностованих і п’ятою основною причиною смерті від раку у чоловіків. 85% усіх випадків діагностується у чоловіків віком понад 65 років. Всесвітня організація охорони здоров'я (ВООЗ) прогнозує зростання захворюваності на 2 293 818 нових випадків раку простати в 2040 році (+79%). Відтоді, як у 1990-х роках5 став популярним чоловічий скринінг за допомогою тесту на простатоспецифічний антиген (ПСА) і пальцевого ректального дослідження, відбулося значне збільшення кількості випадків діагностики раку передміхурової залози. Біопсія — це амбулаторна процедура, найчастіше виконується трансректально з використанням голки під контролем УЗД.
МРТ простати була менш ефективною в 1990-х роках5, так як вона була обмежена використанням лише ендоректальної спіралі, яка створювала зображення з низькими контрастністю та просторовою роздільною здатністю. З удосконаленим апаратним забезпеченням, використання МРТ для діагностування та дослідження пацієнтів із раком простати набуло більш широкого розповсюдження6.
У 2012 році Європейське товариство урорадіологів (ESUR) опублікувало рекомендації щодо використання МРТ при дослідженні раку простати7. Крім того, що були запропоновані диференційні протоколи, які враховували проведенні дослідження, ця група експертів рекомендувала використання принаймні двох функціональних методів разом із морфологічними послідовностями (T2-зважені зображення високої роздільної здатності), щоб проаналізувати дифузію та динамічний контраст. Цей комбінований підхід отримав назву багатопараметрична МРТ (mpMR) простати. Важливо підкреслити, що разом із рекомендаціями, пов’язаними з методикою8, ESUR запропонувало схему стандартизації інтерпретації та звіту з діагнозів, виявлених за допомогою mpMR, відому під абревіатурами PI-RADS® (система звітності та даних про зображення простати).
Компанія Canon Medical Systems співпрацює з досвідченими лікарями-радіологами у Бразилії, а також дотримується рекомендацій ESUR і в цьому документі демонструє чотири клінічних випадки ефективної діагностики за допомогою нашого обладнання: Vantage Elan 1.5T.
Клінічні випадки. Багатопараметрична МРТ простати (mpMR):
Випадок 1: PI-RADS 2
- Розмір передміхурової залози 6,1 × 5,0 × 5,4 см, об’єм приблизно 85 см3.
- Помітно дифузне збільшення перехідної зони. Стандартний ZT-протокол виявив кістозно-стромальну пухлину з утворенням вузликів розміром до 2,8 см та чітко вираженими капсулами.
- Спостерігається підйом дна сечового міхура.
- Відзначається дискретне заднє відхилення передміхурової частини уретри.
- Периферична зона демонструє дифузну атрофію з неоднорідним сигналом, але без формування типової області гіперсигналу на зображеннях Т2 або карті ADC. (Рис. 2 та 3). Не виявлено зони гіпер-концентрації на динамічному скануванні або гіперсигналу при дифузії. (Рис. 3 та 4).
- Капсула ціла. Передміхурові кути прямої кишки вільні.
- Відсутні ознаки лімфаденомегалії.
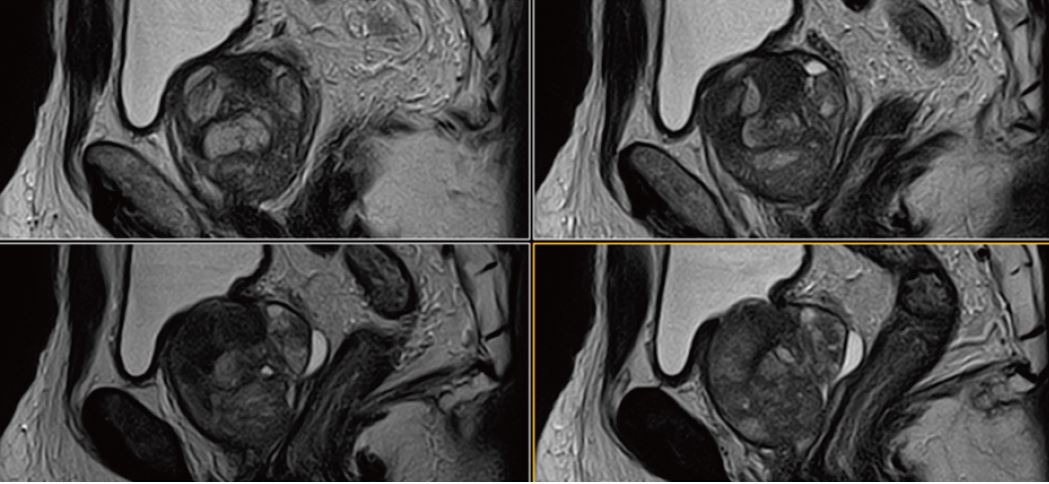
Рис. 1. Сагітальне, Т2-зважене зображення.
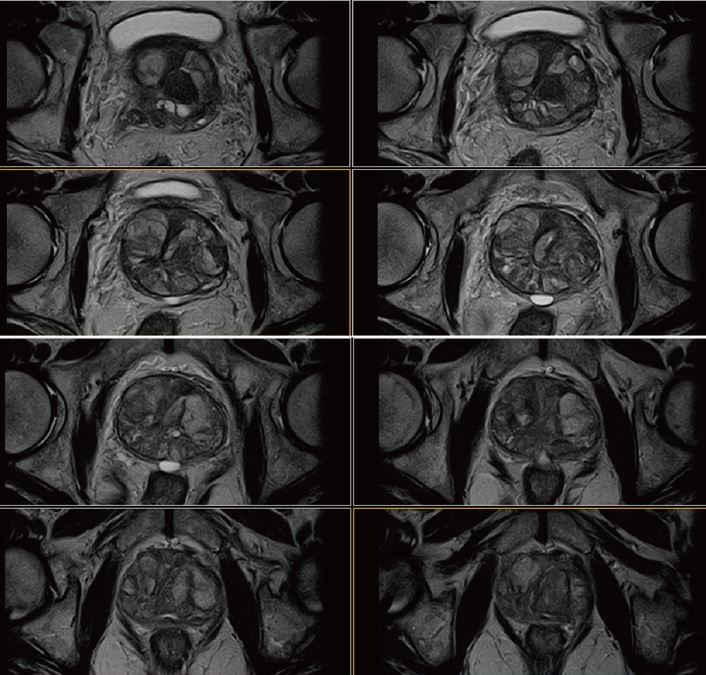
Рис. 2. Аксіальне, Т2-зважене зображення (за протоколом mpMR).
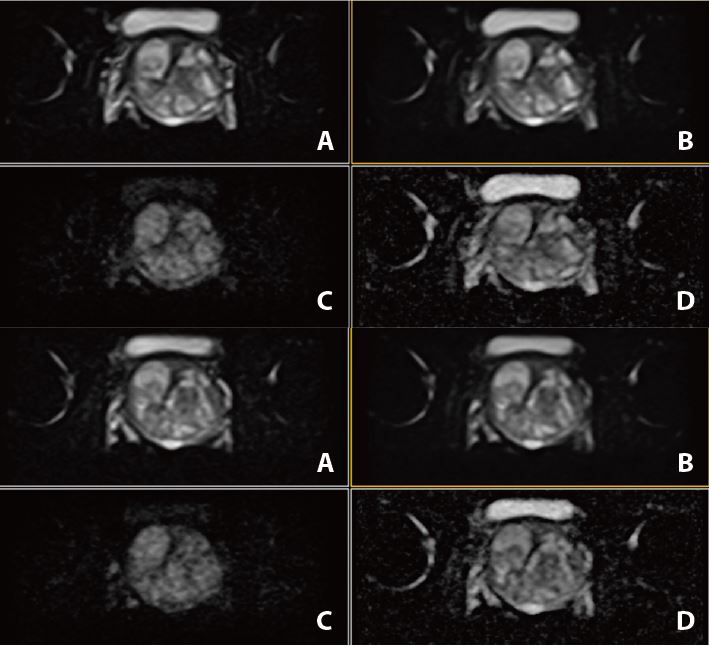
Рис. 3. Аксиальне DWI – A=b0, B=Iso b800, C=Iso b1000 e, D=Iso ADC (за протоколом mpMR)
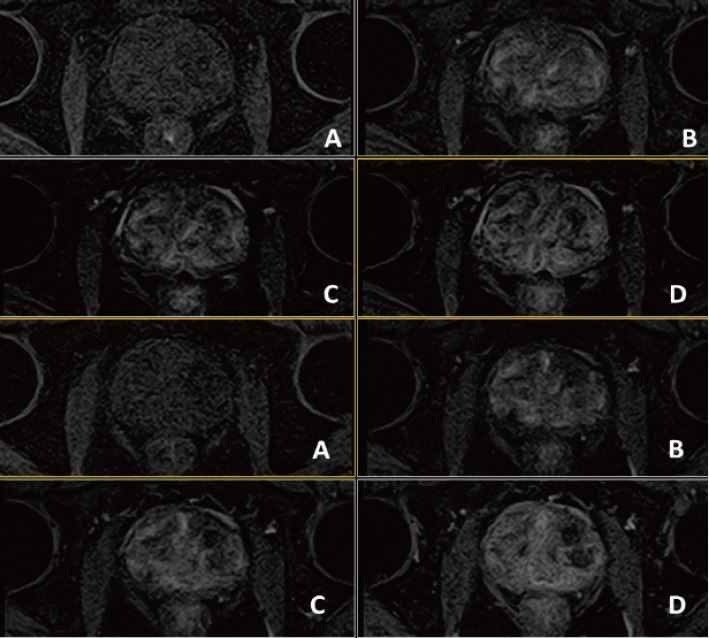
Рис. 4. Динаміка. Аксіал (12 фаз) : A=1a phase pre, B=3a phase pos, C=6a phase pos, D=12a phase (згідно протоколу m pMR)
Випадок 2: PI-RADS 2
- Розміри передміхурової залози 5,2 × 4,7 × 6,6 см, об’єм приблизно 83 см3.
- Дифузне збільшення об’єму з перехідної зони переважно задніх періуретральних залоз та відповідне підняття дна сечового міхура (Рис. 5).
- Відзначається дискретне заднє відхилення передміхурової частини уретри. Перетинчаста частина уретри розміром 1,5 см.
- Периферійна зона має нормальну товщину, з однорідним сигналом, без формування типової області гіперсигналу на зображеннях Т2 або карті ADC. (Рис. 6 та 7). Не виявлено зони гіпер-концентрації на динамічному скануванні або гіперсигналу при дифузії. (Рис. 7 та 8).
- Капсула заповнена. Передміхурові кути прямої кишки вільні.
- Відсутні ознаки лімфаденомегалії.
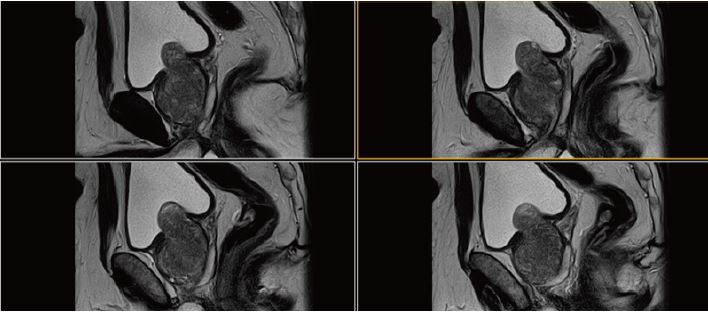
Рис. 5. Сагітальне, Т2-зважене зображення.
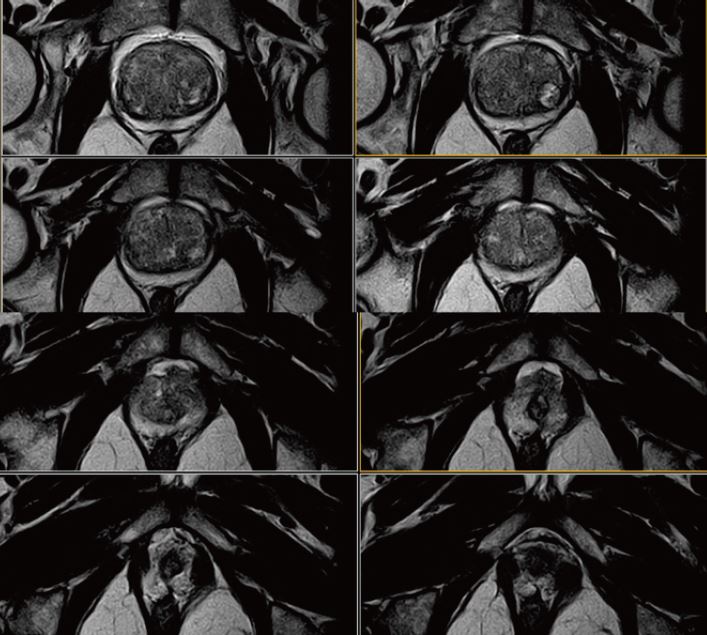
Рис. 6. Аксіальне, Т2-зважене зображне (за протоколом mpMR).
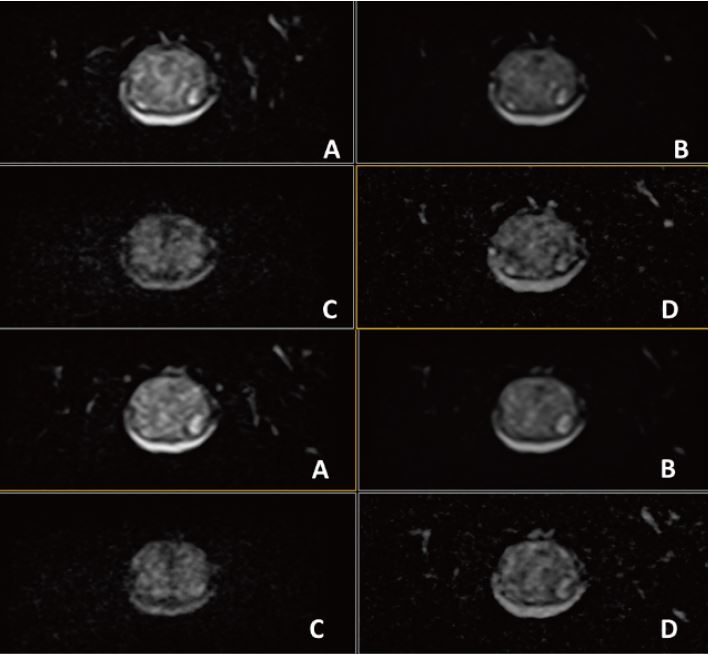
Рис. 7. Аксіальне DWI – A=b0, B=Iso b800, C=Iso b1000 e, D=Iso ADC (за протоколом mpMR)
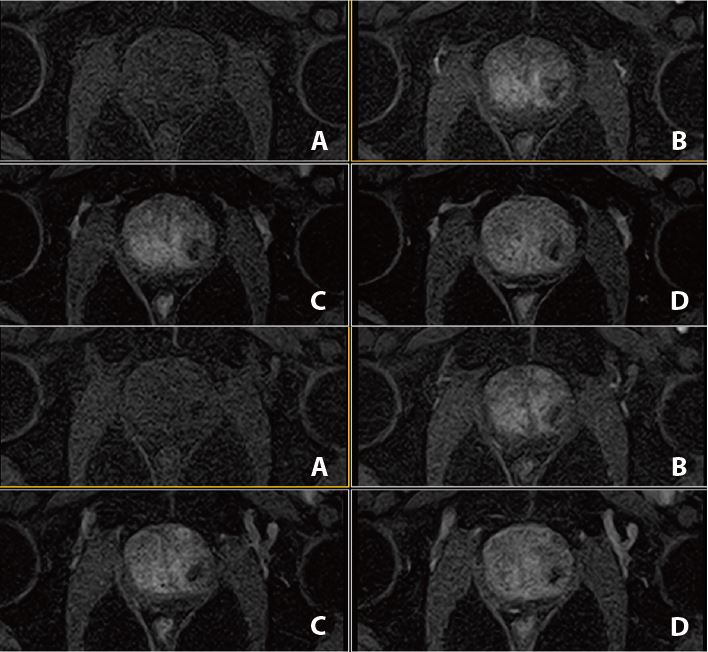
Рис. 8. Динаміка. Аксіал (12 фаз): A=1a phase pre, B=3a phase pos, C=6a phase pos, D=12a phase (за протоколом mpMR) .
Випадок 3: PI-RADS 4
- Розміри передміхурової залози 5,3 × 3,5 × 3,4 см, об’єм приблизно 33 см3. Стандартний ZT-протокол виявив кістозностромальну пухлину, без макровузлів, з добре вираженою капсулою.
- Периферична зона має нормальну товщину, з гетерогенним сигналом, гіпосигнал помітний на Т2 та на карті ADC (Рис. 10 та 11) локалізується ззаду зліва від середини простати. Не виявлено зони гіпер-концентрації на динамічному скануванні або гіперсигналу при дифузії. (Рис. 11 та 12).
- Капсула заповнена. Передміхурові кути прямої кишки вільні.
- Відсутні ознаки лімфаденомегалії.
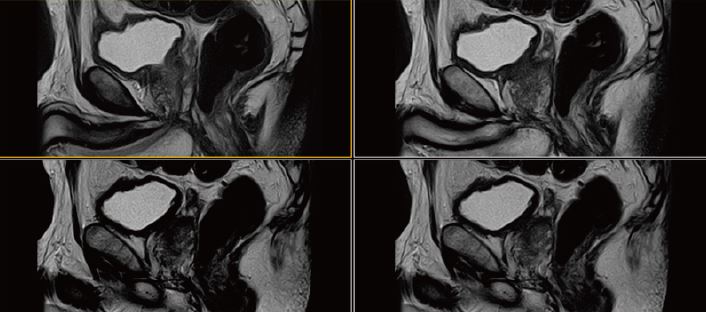
Рис. 9. Сагітальне, Т2-зважене зображення.
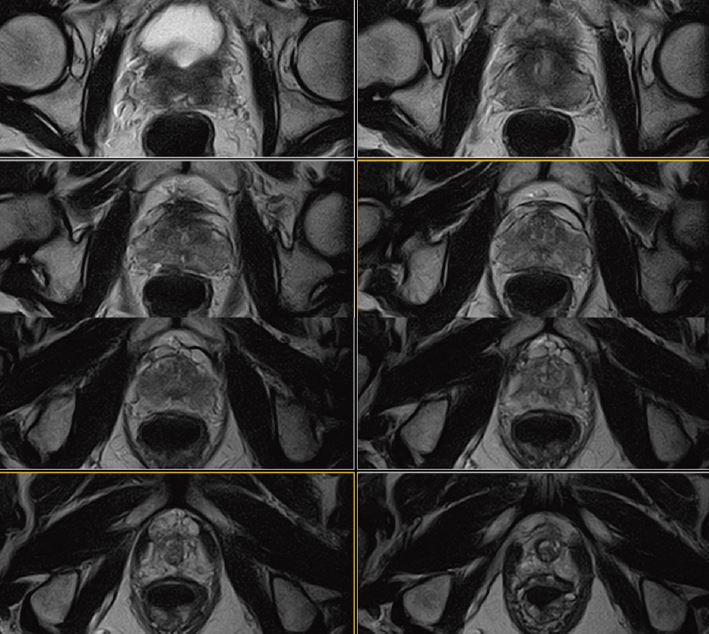
Рис. 10. Аксіальне, Т2-зважене зображення (за протоколом mpMR).
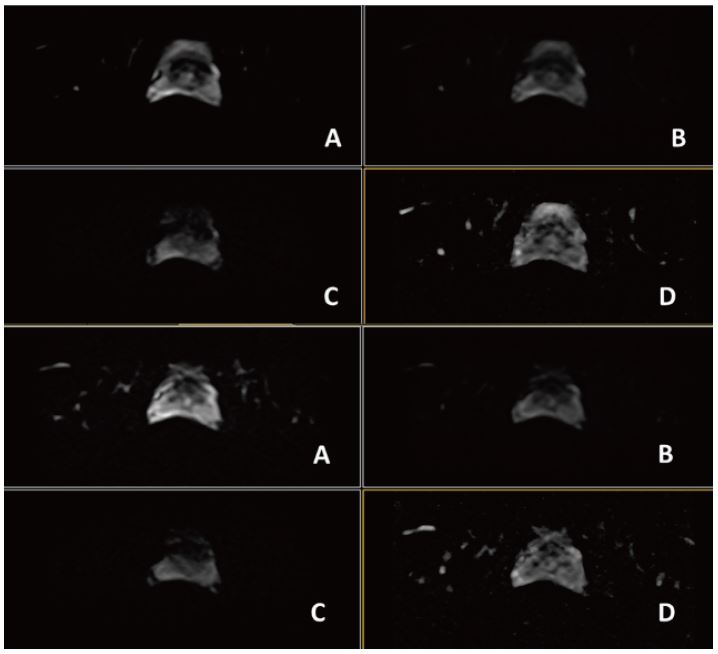
Рис. 11. Аксіальне DWI – A=b0, B=Iso b800, C=Iso b1000 e, D=Iso ADC (за протоколом mpMR).
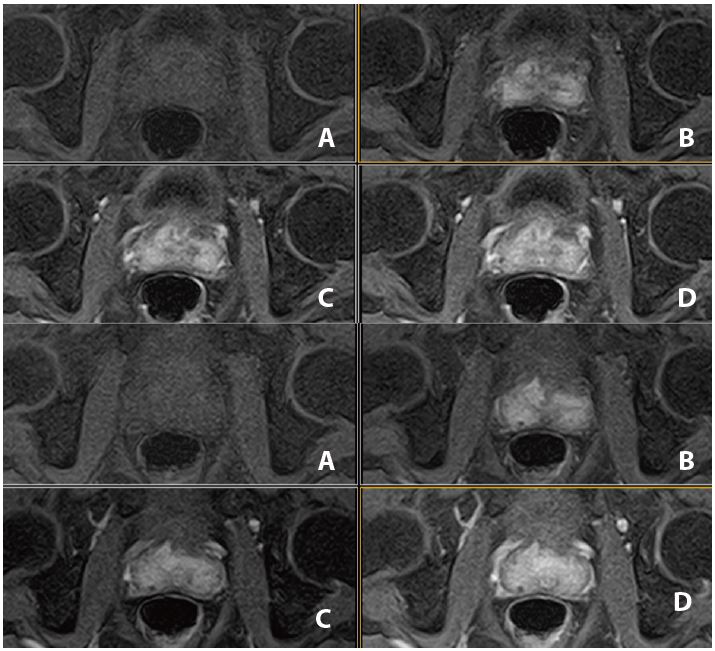
Рис. 12. Динаміка. Аксіал (12 фаз) : A=1a phase pre, B=3a phase pos, C=6a phase pos, D=12a phase (згідно протоколу m pMR)
Випадок 4: PI-RADS 3
- Розмір передміхурової залози 5,1 × 3,6 × 3,8 см, об’єм приблизно 36 см3. Стандартний ZT-протокол виявив кістозностромальну пухлину, без утворення макровузлів, з чітко вираженою капсулою.
- Є дискретне підвищення дна сечового міхура.
- Відзначається дискретне заднє відхилення передміхурової частини уретри.
- Периферійна зона має нормальну товщину, з гетерогенним сигналом, відзначаться область гіпосигналу на зображеннях Т2 та карті ADC. (Рис. 14 та 15) розміром 1.0, яка локалізована в лівій апікальній зоні. Не виявлено зони гіпер-концентрації на динамічному скануванні або гіперсигналу при дифузії. (Рис. 15 та 16).
- Капсула заповнена. Передміхурові кути прямої кишки вільні.
- Відсутні ознаки лімфаденомегалії.
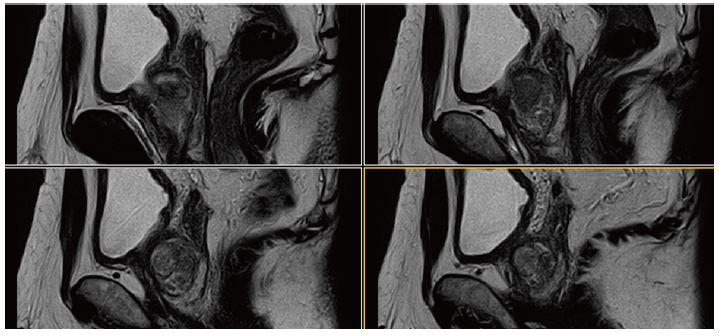
Рис. 13. Сагітальне, Т2-зважене зображення.
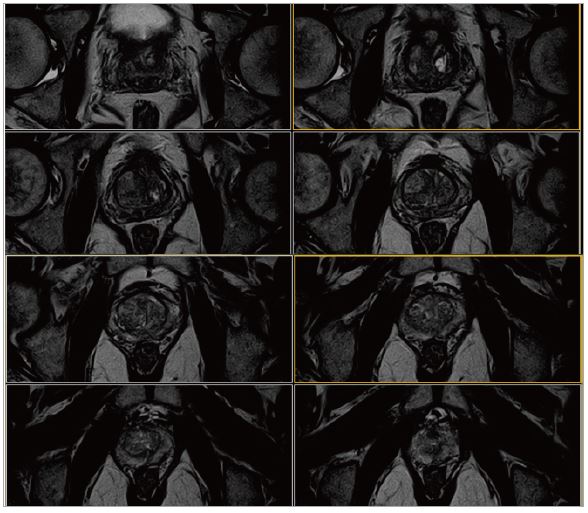
Рис. 14. Аксіальне, Т2-зважене зображне (за протоколом mpMR).
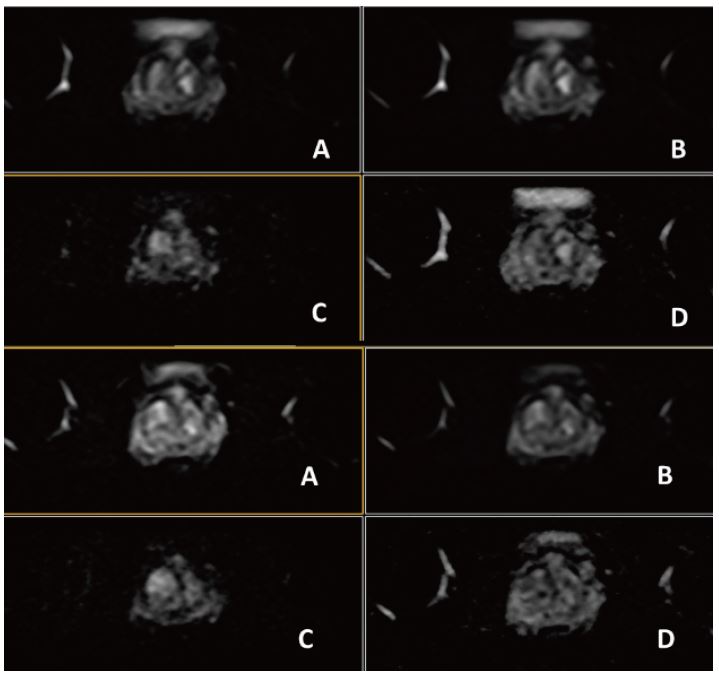
Рис. 15. Aксіальне DWI – A=b0, B=Iso b800, C=Iso b1000 e, D=Iso ADC (за протоколом mpMR)
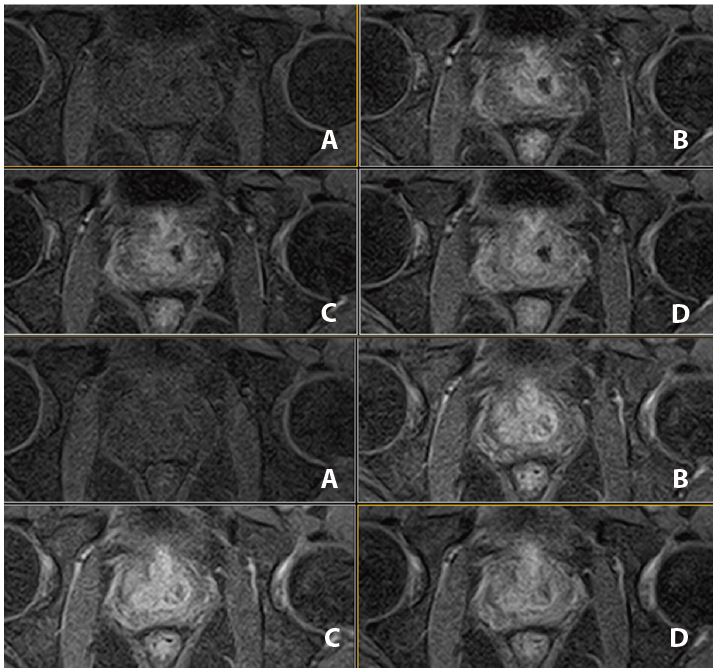
Рис. 16. Динаіка. Аксіал (12 фаз)– A=1a phase pre, B=3a phase pos, C=6a phase pos, D=12a phase (за протоколом mpRM).
Висновок:
Багатопараметрична МРТ простати (mpRM) демонструє надзвичайну діагностичну значимість, так як параметри, що напряму впливають на якість зображення (товщина зрізу та роздільна здатність), можна встановити на значеннях, які не досяжні для жодного іншого неінвазивного методу дослідження. Використання протоколу PI-RADS значно спрощує аналіз отриманих зображень. Це дозволяє використовувати mpRM як визначальний фактор для клінічної діагностики пацієнтів.
Подяка:
Paulo César Aissa, BSc
Clínica Mama Imagem, São José do Rio Preto, SP, BR
Angela dos Santos Marin, BSc
Стратегічний менеджер із клінічного застосування - МРТ Комерційний департамент, Canon Medical Systems, Бразилія
Список посилань:
1. CRELIM, 1988;
2. MOORE, 1984; LEE et al., 2001;
3. SHAPIRO et al., 1997; PARTIN e COFFEY, 1998; KERR, 2000;
4. Henry Vandyke Carter, Public domain, via Wikimedia Commons,
https://commons.wikimedia.org/wiki/File:Gray1160.png
5. Rifkin MD, Zerhouni EA, Gatsonis CA, et al. Comparison of
magnetic resonance imaging and ultrasonography in staging
early prostate cancer. Results of a multi institutional cooperative
trial. N Engl J Med. 1990;323:621-6.
6. Murphy G, Haider M, Ghai S, et al. The expanding role of MRI in
prostate cancer. AJR Am J Roentgenol. 2013;201:1229-38.
7. Barentsz JO, Richenberg J, Clements R, et al. ESUR prostate MR
guidelines 2012. Eur Radiol. 2012;22:746-5.
8. Westphalen AC, Rosenkrantz AB. Prostate imaging reporting
and data system (PIRADS): reflections on early experience with
a standardized interpretation scheme for multiparametric
prostate MRI. AJR Am J Roentgenol. 2014;202:121-3
9. The Importance of Multiparametric Magnetic Resonance in
Prostate Cancer Screening- DOI 10.29184/1980-7813.rcfmc.205.
vol.13.n2.2018
Останні новини та події
